🧠 脳の老化を遅らせるために取り入れたい5つの栄養素とは?【科学的根拠に基づく実践ガイド】
🧠 脳の老化を遅らせるために取り入れたい5つの栄養素とは?【科学的根拠に基づく実践ガイド】
加齢とともに「物忘れが増えた」「集中力が落ちた」と感じる方も多いのではないでしょうか。最新の研究では、脳の健康維持や認知機能の低下予防に役立つ特定の栄養素が明らかになってきています。本記事では、科学的エビデンスに基づいて、脳の老化を遅らせるのに役立つ5つの栄養素とその実践的な摂取方法をご紹介します。
🐟 1. DHA(ドコサヘキサエン酸)
🧬 DHAは脳の構造を支える脂肪酸であり、特に加齢に伴う記憶力や判断力の低下を抑える作用が注目されています。抗炎症作用や神経保護作用もあり、脳内シグナル伝達にも関わっています。
-
おすすめ食品:サバ、サーモン、イワシ、亜麻仁油、チアシード
☀️ 2. ビタミンD
🧠 ビタミンDは「ホルモン様ビタミン」とも呼ばれ、神経細胞の保護や脳の炎症抑制に役立つとされます。ビタミンDが不足すると、アルツハイマー病のリスクが高まるという報告もあります。
-
おすすめ食品:サーモン、卵黄、日光に当てたきのこ類
🥑 3. マグネシウム
💡 神経の興奮を抑え、ストレス耐性や記憶力に関わる重要ミネラル。加齢とともに不足しやすいため、意識して摂りたい栄養素です。
-
おすすめ食品:アボカド、ナッツ類(アーモンド、カシューナッツ)、豆類、ほうれん草、全粒穀物
🍫 4. ポリフェノール(フラバノールなど)
🟣 ポリフェノールは抗酸化作用を持ち、脳の血流を改善し、記憶力や注意力をサポートします。カカオやベリー類に多く含まれます。
-
おすすめ食品:ブルーベリー、カカオ85%以上のチョコレート、緑茶、赤ワイン(適量)
🥚 5. ビタミンB群(B6, B9, B12)
🧾 ホモシステインの代謝を助け、神経の修復や維持に重要な栄養素です。ビタミンB群の不足は、認知症リスクの上昇とも関連しています。
-
おすすめ食品:レバー、鶏むね肉、卵、納豆、ブロッコリー、貝類
🍽 実践のポイント:1日の食事例
🌅 朝食
-
サバの塩焼き
-
全粒パン+アボカド
-
ヨーグルト+ブルーベリー
-
緑茶
☀️ 昼食
-
鶏むね肉のグリル+ほうれん草
-
雑穀米+レンズ豆
-
サラダ(オリーブオイル)
🌙 夕食
-
サーモンのムニエル
-
ブロッコリー蒸し
-
玄米
-
カカオチョコレート or 赤ワイン
✅ まとめ
脳の病的老化は避けられないものではありません。適切な栄養素を意識的に取り入れることで、加齢に伴う認知機能の低下を抑えることが可能です。日々の食事からこれらの栄養素をしっかり摂取し、いつまでも健やかな脳を維持していきましょう。
📚 参考文献:
-
Cardoso C et al. Nutr Res Rev. 2016.
-
Smith AD et al. PLoS ONE. 2010.
-
Reyes-Izquierdo T et al. Nutrients. 2023. 他
💉実は“脳”と“血管”も守ってくれる? ― 帯状疱疹ワクチン(Shingrix)の2つのうれしい副次的効果 ―
💉実は“脳”と“血管”も守ってくれる?
― 帯状疱疹ワクチン(Shingrix)の2つのうれしい副次的効果 ―
帯状疱疹ワクチンと聞くと、「帯状疱疹にならないためのもの」というイメージが一般的です。しかし、最新の研究ではこのワクチンが認知症や心血管疾患のリスクも下げる可能性があることがわかってきました。
ここでは、50歳以上の方に推奨されている「Shingrix(シングリックス)」に焦点を当て、注目されている“2つの副次的メリット”をご紹介します。
✅ 1. 認知症のリスクが下がる可能性
2024年に発表されたNature Medicine誌の大規模研究では、Shingrixを接種した高齢者は、6年間で認知症を発症するまでの期間が平均164日(約5.5ヶ月)延びたと報告されています。
これは単なる偶然ではなく、ウイルスの再活性化による神経炎症を防ぐことが関係していると考えられています。
さらに興味深いのは、女性の方がこの効果をより強く受けるという点。女性では診断までの期間が約22%延長したというデータもあり、将来的な予防戦略として注目されています。
✅ 2. 心筋梗塞や脳卒中など、心血管疾患の予防にも
韓国で行われた200万人以上の大規模コホート研究では、帯状疱疹ワクチン(主に生ワクチン)の接種により、心筋梗塞、脳卒中、不整脈などの心血管イベントが最大26%も減少することが明らかになりました。
帯状疱疹ウイルスは再活性化によって血管内皮に炎症を引き起こすことがあり、その影響が心血管疾患につながると考えられています。ワクチンでウイルスの活動を抑えることが、結果として血管の健康を保つことにつながっていると考えられます。
🔍 Shingrixとは?
Shingrixは、2017年以降に登場した組換えタンパク質ワクチンで、これまでの生ワクチン(Zostavax)に比べて効果が高く、免疫が低下している人でも使用できるのが特徴です。日本でも2020年に承認され、50歳以上の方や免疫力が落ちている方に特に推奨されています。
📝 まとめ
Shingrixは、もともと帯状疱疹予防のためのワクチンですが、
✅ 認知症リスクの低下
✅ 心血管疾患の予防
という「副次的な健康メリット」が科学的に示されつつあります。
単なる感染症予防を超えた、“将来の健康投資”としてのワクチン接種。
興味のある方は、医師にご相談のうえ、接種を検討してみてはいかがでしょうか?
🧠「微量金属」と認知症の深い関係とは?
🧠「微量金属」と認知症の深い関係とは?
─ アルツハイマー病と栄養の最前線 ─
こんにちは。今回は、意外と知られていない「微量金属と認知症」の関係についてご紹介します。
「鉄」や「銅」、「亜鉛」などのミネラルは、ほんのわずかな量でも脳の健康に大きな影響を与えることが、最新の研究から分かってきました。
🔍 微量金属って何?
鉄や亜鉛、銅、セレン、マンガンなど、人間の体内にごく微量しか存在しない元素のことを「微量金属」と呼びます。
でも侮ってはいけません。これらは、神経細胞のエネルギー代謝、抗酸化、免疫、情報伝達などにとって欠かせない存在なのです。
🧪 認知症と関係する主な金属たち
◉ 鉄(Fe)
-
脳に蓄積しすぎると酸化ストレスを引き起こす。
-
アルツハイマー病の患者では、海馬に鉄が集まっていることが観察されています。
◉ 銅(Cu)
-
アミロイドβ(アルツハイマーの特徴的な異常タンパク)と結合しやすく、凝集を促進。
-
酸化ストレスも助長してしまうため、過剰摂取には注意が必要です。
◉ 亜鉛(Zn)
-
抗酸化酵素の材料で、脳の保護に役立つ一方で、
-
脳内に多すぎるとアミロイドの沈着を促すことも。
◉ セレン(Se)
-
抗酸化と解毒の要とも言えるミネラル。
-
認知機能を改善したという報告もあり、サプリメントでの補充が注目されています。
🔥 金属が引き起こす悪循環とは?
これらの金属が過剰または不足すると、脳内では次のような悪循環が起こりやすくなります:
-
酸化ストレスが高まる
-
アミロイドβやリン酸化タウが蓄積
-
ミクログリアという脳の免疫細胞が慢性炎症を起こす
-
神経細胞が死滅し、認知機能が低下
つまり、微量金属のバランスが乱れるだけで、脳の老化が加速する可能性があるのです。
🦠 ウイルスと金属の意外な関係
最近の研究では、「ヘルペスウイルス(HSV-1)」の再活性化が、アルツハイマー病と関係している可能性が示唆されています。
さらに「ApoE4」という遺伝子を持っている人は、ウイルスの影響を受けやすく、認知症のリスクが高まる傾向があります。
そして、鉄や銅などの金属はウイルスの増殖や免疫の調節にも関与しているため、
「ウイルス × 遺伝子 × 金属」という三位一体のリスクモデルが、今注目されています。
🧬 セレンと腸内環境もカギ?
セレンの補充は、腸内環境を整える効果もあり、「腸脳相関」と呼ばれるメカニズムを通じて脳にも良い影響を与えます。
腸内フローラと認知機能の関係についても、今後さらに研究が進むことが期待されています。
✅ まとめ:できることから、始めてみよう
-
微量金属は「足りない」よりも「バランス」が大事
-
極端なサプリメント摂取よりも、まずは食生活の見直しを
-
不安な方は、血液や毛髪での金属検査を受けてみるのもおすすめです
💡 最後に一言
認知症は多因子の病気です。ですが、その中に「金属」という見過ごされがちな要素があることを知っておくことで、
新しい予防の視点が開けるかもしれません。
次回は「認知症とウイルス感染の関係」について詳しく解説する予定です!
脳って、どうやって「仕事分担」してるの?〜脳の機能局在を知ろう〜
脳って、どうやって「仕事分担」してるの?〜脳の機能局在を知ろう〜
脳は「みんなで役割分担」している!
みなさんは、「脳」ってどんなものだと思いますか?
重さはだいたい1.4kgくらい。
ぷるんとした柔らかい組織でできています。
でも、その中身はめちゃくちゃ賢くて、
ちゃんと仕事を分担しているんです!
これを「脳の機能局在(きのうきょくざい)」って呼びます。
つまり、「脳の中に、いろんな“部署”がある」ってことなんです。
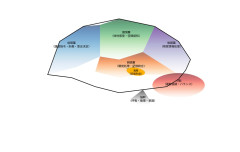
🧠 脳の地図を見てみよう!
ここで、実際に「脳の部署地図」を見てみましょう!
🧠 それぞれの「部署」を紹介するよ!
● 前頭葉(ぜんとうよう):考える・決める場所
-
ものごとを考える
-
決断する
-
感情をコントロールする
👉 たとえば、友達にどんなLINEを送るか迷うとき。前頭葉がめちゃくちゃ働いています!
● 頭頂葉(とうちょうよう):体と空間のセンサー
-
触った感覚をまとめる
-
自分の体の位置を感じ取る
-
空間を認識する
👉 目を閉じても「これは右手だ!」ってわかるのは、頭頂葉のおかげ!
● 側頭葉(そくとうよう):音と言葉のスタジオ
-
音を聞く
-
言葉を理解する
-
思い出を整理して記憶する
👉 好きな歌を聞いて気分がアガるとき。ここがめっちゃ働いてる!
● 後頭葉(こうとうよう):見る力を支える工場
-
形や色を見分ける
-
動きを感じる
👉 景色を見たとき、「あれは猫!」ってすぐわかるのは後頭葉のおかげ!
● 小脳(しょうのう):バランスの達人
-
体のバランスをとる
-
リズムよく動く
-
なめらかな運動をする
👉 スポーツするとき、小脳ががんばって支えてくれてる!
● 海馬(かいば):記憶のエース
-
新しいことを覚える
-
行った場所を記憶する
👉 初めて行ったお店の道順を覚えるとき、海馬が超がんばってる!
● 脳幹(のうかん):生きるためのライフライン
-
呼吸する
-
心臓を動かす
-
意識を保つ
👉 あなたが今こうして生きているのも、脳幹のおかげ!
🧠 でも、脳ってすごく柔らかく変わるんだ!
ここで、すごく大事なこと。
脳はちゃんと役割分担してるけど、
もしどこかがダメージを受けても──
別の場所が助けてくれることがある!
これを「脳の可塑性(かそせい)」っていうんだ。
脳は、練習や経験を積めば、
何度でも新しい道を作り直して成長できるってこと。
🌟 まとめ:脳の地図を知ることは、自分の可能性を広げること!
脳の中には、
-
考えるところ
-
見るところ
-
聴くところ
-
覚えるところ
それぞれの「プロフェッショナル部署」がある!
でも、脳はいつだって、
新しい道を作って、変化し続けられる。
だから、
-
たくさん考えよう!
-
新しいことにチャレンジしよう!
-
体もいっぱい動かそう!
きみの脳は、きみ自身が育てるんだ!
Lewy(レビー)小体型認知症(DLB)とは?
Lewy小体型認知症(DLB)とは?〜早期発見と予防のためにできること〜
こんにちは。認知症予防専門医の立場から、今回は「Lewy小体型認知症(DLB)」についてお話しします。
「DLBって聞いたことない」という方も多いかもしれませんが、アルツハイマー型認知症に次いで多い認知症のひとつで、特に高齢男性に多く見られます。
この病気の特徴や、早期に気づくためのポイント、そして予防の視点から私たちにできることをお伝えします。
■ DLBとはどんな認知症?
DLBは、「レビー小体(Lewy bodies)」と呼ばれる異常なたんぱく質(α-シヌクレイン)が脳にたまることによって起こる認知症です。
物忘れだけでなく、「幻視」や「体のこわばり」、「立ちくらみ」や「夢の中で暴れる」などの多彩な症状が現れるのが特徴です。
■ DLBの早期発見ポイント
認知症は「忘れること」から始まると思われがちですが、DLBでは記憶よりも他の症状が先に出ることがあります。早期発見のために、以下の症状に注目しましょう。
✅ DLBに特徴的な初期症状
-
リアルな幻視(人や動物が見える)
-
注意力の波がある(日によって頭の冴え方が違う)
-
レム睡眠行動障害(RBD)(寝ている間に大声を出す、手足を動かす)
-
手足のこわばりや歩きにくさ
-
立ちくらみ、便秘、頻尿などの自律神経症状
これらが複数みられる場合、「加齢のせい」で済ませず、早めに医療機関で相談することが大切です。
■ DLBの診断と検査
DLBは、医師の診察と問診に加えて、脳画像検査(MRIやSPECT)やDATスキャン(ドパミントランスポーターSPECT)で診断をサポートします。
DLBでは脳のドパミン神経の働きが低下しているため、DATスキャンで異常がはっきりと見えることがあります。
→ 早期発見により、薬の選択やケアの計画を早く整えることができるのです。
■ DLBは「チーム」で支える時代へ
DLBは、記憶障害だけでなく、運動・精神・睡眠・自律神経など多方面にわたる症状があるため、治療やケアもひとりの医師だけでは難しいのが現実です。
そのため、神経内科、精神科、看護師、薬剤師、リハビリ職、栄養士、ケアマネージャーなど、多職種が連携する**「チーム医療」**がとても重要です。
そして、最も大切なのは、家族と地域の理解と協力です。幻視や妄想があっても「その人らしさ」を支えることが、生活の質を大きく左右します。
■ DLBの治療と予防的ケア
DLBに対しては、症状ごとの薬物治療が行われます。ただし、薬への過敏性が高いため、医師が注意深く調整する必要があります。
主な治療の例:
-
認知症症状:ドネペジルなどのコリンエステラーゼ阻害薬
-
幻視・妄想:できるだけ非薬物的対応を優先
-
パーキンソン症状:レボドパを慎重に使用
-
睡眠障害:メラトニンや生活リズムの改善
-
自律神経症状:生活習慣+必要に応じて薬物治療
■ 認知症予防の観点から私たちができること
DLBの予防には、「脳にやさしい生活習慣」が大きく関わります。DLBも他の認知症同様、生活習慣病や睡眠障害、社会的孤立が進行のリスクとなることがわかっています。
DLB予防のための実践ポイント
-
🧠 定期的な有酸素運動(ウォーキング、ヨガなど)
-
🥦 抗炎症性の地中海型食生活
-
🛌 睡眠の質の改善(特にレム睡眠)
-
🗣 人との交流・地域活動
-
📚 認知刺激(読書、学び直し、ゲーム)
また、50代以降でRBD(夢で暴れる)症状がある方は、DLBの前駆期の可能性もあるため、神経内科への早めの相談をお勧めします。
■ 最後に:本人も家族も「早めに知ること」が最大の予防
DLBは複雑で、時に混乱や不安を伴う認知症ですが、**「早く気づくこと」「正しく知ること」「支え合うこと」**で、本人も家族も穏やかに暮らすことが可能です。
認知症は「なる前」よりも、「なってからどう支えるか」がとても大切な時代になっています。
DLBという疾患を正しく理解し、予防とケアを社会全体で支えるために、少しでもこの情報がお役に立てば幸いです。